Dra. Ana Inês da Costa Bronchtein – Rotina do setor de arritmias cardíacas do hospital Copa D’or
A Síncope é definida como perda transitória da consciência, não traumática e autolimitada cuja fisiopatologia básica é a hipoperfusão cerebral difusa e transitória.
Vários mecanismos podem estar envolvidos nesta situação e o ponto comum entre eles será uma mudança súbita na autorregulação cerebral gerando hipoperfusão difusa, falha momentânea do controle do sistema nervoso autonômico em manter uma pressão sistêmica adequada, perda do tônus postural e retorno espontâneo da consciência após a queda ao solo.
A síncope não necessariamente significa doença orgânica, embora seja de extrema importância excluir condições como epilepsia, neuropatias autonômicas, doença cerebrovascular e desordens cardíacas ou endócrinas.
O mecanismo vasovagal, neuromediado ou neurocardiogênico é um mecanismo reflexo responsável pela maior parte dos eventos sincopais e com bom prognóstico especialmente quando comparado aos mecanismos cardiológicos, neurológicos e a outras causas de síncope.
No entanto, a síncope vasovagal apesar de benigna, pode ser recorrente, gerando grande impacto na qualidade de vida do indivíduo e aumentando a morbimortalidade desta condição, especialmente quando existe a presença de quedas com traumas graves e quando acomete pacientes mais idosos e com outras comorbidades associadas.
A anamnese com detalhes do momento da síncope, os pródromos associados, a posição que o paciente assumia antes e durante o evento, os fatores deflagradores e o tempo de recuperação do episódio sincopal, o número de eventos durante a vida, além do relato de testemunhos do evento são de suma importância para a caracterização do evento vasovagal.
Habitualmente a síncope vasovagal envolve mecanismos centrais deflagrados pela emoção, dor, calor, estresse ortostático, desidratação, estado pós prandial, uso de álcool e costuma ter sua primeira apresentação ainda na idade mais jovem especialmente na adolescência. Os sintomas mais comuns precedendo a síncope vasovagal são: palidez cutânea, náuseas, dor abdominal, fraqueza, sudorese, visão turva e tonteira, porém alguns indivíduos não apresentam nenhum tipo de pródromo precedendo o evento.
Sir Thomas Lewis em 1932 foi o primeiro a descrever a síncope vasovagal como desmaios comuns habitualmente acompanhados por bradicardia e hipotensão. Ele considerou que essa bradicardia usualmente não era a principal causa do desmaio, pois a hipotensão era pouco afetada com administração de atropina que prevenia a bradicardia.
A principal forma de avaliação da síncope vasovagal é feita através da avaliação dos efeitos do estresse ortostático observados em um teste provocativo chamado de teste de inclinação, que avalia os efeitos sobre a pressão arterial e a FC durante um período ou fase não potencializada e durante a fase de estresse farmacológico que habitualmente é realizada com uma droga vasodilatadora como a nitroglicerina ou o dinitrato de isossorbida.
O teste de inclinação foi inicialmente descrito em meados dos anos 80 por Kenny et AL e tem sido utilizado em grandes centros de todo o mundo como uma ferramenta importante e segura para se avaliar em um ambiente controlado, a predisposição individual ao mecanismo neuromediado através do estímulo ortostático gerado pela posição inclinada da mesa, com documentação em tempo real dos eventos que ocorrem imediatamente antes, durante e após a síncope.
É um exame importante na investigação da síncope, particularmente na ausência de cardiopatia estrutural e, além disso, trata-se de um exame com caráter educativo importante, pois o paciente aprende a reconhecer seus sintomas e visualizar as alterações envolvidas, aumentando assim seu entendimento e aderência ao tratamento.
O teste consiste em uma mesa inclinável com plataforma para apoio dos pés, cintos de segurança e monitorização da FC e da PA através de pletismografia digital que fornecerá os dados a cada batimento do coração. O paciente permanece deitado inicialmente por 10 a 20 minutos (fase de repouso) e logo após a cama é inclinada a 60 ou 70º. Deve-se evitar punção venosa nessa fase, mas se for necessária, o tempo de repouso pré-exame deve ser aumentado para ao menos 20 minutos.A fase inclinada dura de 20 a 45 minutos dependendo do protocolo utilizado. Durante a inclinação é realizada potencialização com dinitrato de isossorbida/ nitroglicerina sublingual ou isoprenalina venosa para aumentar a sensibilidade do teste.
O TI deve ser realizado em ambiente tranquilo, com pouca iluminação e temperatura agradável. O acompanhamento é feito por médico e auxiliar de enfermagem, treinados para a realização do exame, e não se recomenda permanência de familiares. A sala deve ser equipada com material de reanimação cardiovascular, embora a utilização seja raramente necessária.
O paciente deve estar em jejum mínimo de quatro horas para líquidos e seis horas para sólidos e deve permanecer deitado previamente à inclinação por, pelo menos, dez minutos.
A positividade de ambos os protocolos (isuprel e nitrato) é semelhante (61-69%) com alta especificidade (92-94%). No Brasil, a nitroglicerina sublingual não é comercializada desde 2002, assim, o vasodilatador utilizado é o dinitrato de isossorbida, na dose de 1,25 mg (1/4 do comprimido de uso sublingual), conforme recomendação das Diretrizes para Avaliação e Tratamento de Pacientes com Arritmias Cardíacas, publicada em 2002.
Em três estudos que avaliaram o uso desse medicamento durante o TI, a sensibilidade oscilou de 57 a 87%, e a especificidade, de 70 a 100%. A dose de 1,25 mg foi avaliada em apenas um desses estudos e foi aquela associada à maior especificidade (100%).
Embora a síncope vasovagal seja a causa mais frequente de apresentação da perda transitória da consciência (PTC) envolvendo um arco reflexo, o TI também é capaz de documentar outras alterações da função autonômica tais como: hipotensão ortostática, taquicardia postural ortostática, disautonomias e hipersensibilidade do seio carotídeo através da realização de massagem do seio carotídeo ainda na posição inclinada ao final do período potencializado do teste.
A classificação das respostas durante o tilt test foi inicialmente proposta por Sutton et al em 1992 e depois modificada no estudo VASIS II. São elas:
Tipo I – Mista: A FC cai no momento da síncope, mas a resposta ventricular não cai abaixo de 40 bpm e se ocorrer esta queda não dura mais de 10 segundos. A queda da PA ocorre antes da redução da FC;
Tipo II a – Cardioinibitória sem assistolia: A FC cai abaixo de 40 bpm por mais de 10 segundos, porém não ocorre assistolia superior a 3 seg de duração;
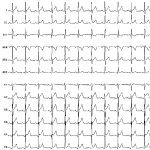
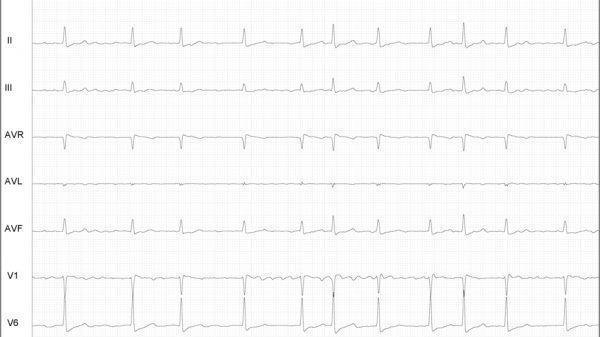
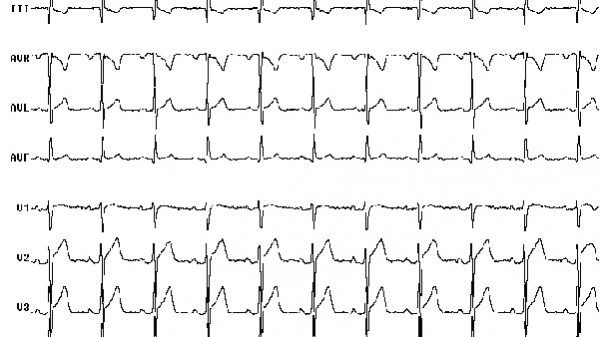
Tipo II b – Cardioinibitória com assistolia: Ocorre assistolia com mais de 3 segundos de duração. A queda da PA ocorre simultaneamente ou antes da queda da FC; Tipo III – Vasodepressora: A PA tem uma redução > 50 mmHg do seu valor registrado antes da síncope, porém não ocorre queda reflexa da FC > 10% da FC máxima no momento da síncope.
Incompetência cronotrópica – Durante a inclinação da mesa não há elevação da FC > 10% dos valores registrados pré-inclinação.
Taquicardia postural ortostática – Ocorre elevação excessiva da FC logo após a inclinação da mesa que se mantém durante toda a inclinação (FC > 30 bpm da FC basal ou > 130 bpm mantida) associada a sintomas de intolerância ortostática.
É importante ressaltar que a forma Cardioinibitória da síncope é uma resposta neuralmente mediada (ou seja, mediada por ação vagal) causando bradicardia ou assistolia e não uma alteração primária da formação e propagação do impulso elétrico pelo nó sinusal.

Resposta Cardioinibitória com assistolia durante teste de inclinação
O TI deverá ser indicado nos pacientes com síncope recorrente ou única em paciente de alto risco sem evidência de doença cardíaca estrutural ou na presença de doença cardíaca estrutural, mas quando causas cardíacas foram excluídas através de testes apropriados. Não deverá ser indicado em pacientes com um único episódio, sem trauma e sem critérios de alto risco, com evidência clínica clara de mecanismo neuromediado (ex após punção venosa ou visualização de sangue) e na síncope onde uma causa específica tenha sido estabelecida e onde a demonstração do mecanismo neuromediado não irá alterar a conduta e o tratamento.
O teste de inclinação não deve ser indicado em pacientes com hipotensão postural detectada ao exame físico; em pacientes com histeria de conversão; ataque isquêmico transitório e/ou acidente vascular encefálico ou infarto agudo do miocárdio nos últimos 3 meses; estenose aórtica moderada a grave; hipertensão pulmonar e doença coronariana e/ou cerebrovascular críticas.
Além da confirmação do mecanismo reflexo, o teste de inclinação é um exame útil também na diferenciação de síncope e crise convulsiva nos pacientes com PTC associada a abalos musculares; em pacientes psiquiátricos com síncope e trauma (síncope aparente com sinais vitais normais) e em idosos com quedas recorrentes inexplicadas.
Não é um exame recomendado para acompanhamento de eficácia de tratamento, pois um teste negativo não exclui o diagnóstico de síncope reflexa (baixa sensibilidade). Trata-se de um exame seguro e sem relatos de morte durante a sua realização, embora com a utilização de isuprel possam ocorrer arritmias ventriculares com risco de vida em presença de doença isquêmica ou manifestação de uma doença do nó sinusal incipiente sendo, portanto, contra-indicado nestes cenários. Não existem relatos de complicação com o uso dos nitratos exceto a presença de cefaléia em alguns pacientes. O índice de falsos negativos no TI durante investigação de síncope vasovagal ainda é significativo – chegando até 30%, quando se utiliza o nitrato.
A realização de TI para controle de tratamento ou seguimento da síncope vasovagal (SVV) a longo prazo não tem sido recomendada.
O tipo de resposta ao TI, entretanto, não necessariamente define o padrão hemodinâmico da síncope clínica do paciente. O estudo ISSUE-2 mostrou que 36% dos pacientes com resposta mista ou vasodepressora ao TI, apresentavam assistolia durante o episódio espontâneo gravado pelo loop recorder. Assim, mais recentemente, considera-se que a importância da resposta ao teste de inclinação é especialmente a diferenciação entre síncope reflexa e outras formas de intolerância ortostática.
A manobra de valsalva também pode ser utilizada para exacerbar os efeitos posturais em pacientes suscetíveis a eventos sincopais e testar a integridade do barorreflexo. A manobra habitualmente provoca aumento das pressões intratorácicas e intraabdominais no momento em que o paciente expira através da glote com resistência aumentada ou fechada. Inicialmente ocorrerá um aumento da pressão arterial no momento em que as artérias abdominal e torácica são comprimidas, porém após alguns segundos, ocorrerá diminiuição do retorno venoso no abdome e tórax como consequência das altas pressões, e queda do débito cardíaco e da pressão arterial, resultando em síncope. As sincopes situacionais (micção, tussígena, por defecação) habitualmente tem esse mecanismo envolvido.
BIBLIOGRAFIA
- Muhammet A. Aydin, Renke Maas, Kai Mortensen, Tobias Steinig, Hanno Klemm, Tim Risius et al. Predicting recurrence of vasovagal syncope: a simple risk score for clinical routine. J cardiovasc Electrophysiol, vol. 20, pp. 416-421, April 2009.
- Wallin BG, Simdolog G. Sympathetic outflow in muscles during vasovagal syncope. J Autonom Nerv Syst 1982;6:287-91.
- Christopher J. Mathias, Sir Roger Bannister. Autonomic failure – A textbook of clinical disorders of the autonomic nervous system. Fourth edition.1999.
- Paulo Gonçalves Macedo, Luiz R. Leite, Leopoldo Santos-Neto, Denise Hachul. Teste de inclinação (tilt-test) – do necessário ao imprescindível. Arq Bras Cardiol 2011; 96(3):246-254.
- Sutton R, Petersen M, Brignole M, Raviele A, Menozzi C,Giani P. Proposed classification for tilt induced vasovagal syncope. Eur J Cardiac Pacing Electrophysiol 1992; 2: 180–3.
- Nigro Gerardo; Russo Vicenzo; Rago Anna, Iovino Massimo, Arena Giulia, Golino Paolo et al. The main determinant of hypotension in Nitroglycerine tilt-induced vasovagal syncope. PACE 2012;35:739-748.
- Guidelines for the diagnosis and management of syncope (version 2009)The Task Force for the Diagnosis and Management of Syncope of the European Society of Cardiology (ESC)European Heart Journal (2009) 30, 2631–2671 doi:10.1093/eurheartj/ehp298
- Sheldon R. Syncope diagnostic scores. Prog Cardiovasc Dis. 2013 Jan-feb; 55(4):390-5. Doi:10.1016/j.pcad.2012.10,011.
- Sheldon R et al. EHJ 2006. Feb 27(3):253-4.
- Exposito V., Guzmán JC, Oravfa M, Armaganijan L, Morillo CA. Usefulness of the Calgary syncope symptom score for the diagnosis of vasovagal syncope in the elderly. Europace. 2013 mar 10.
- George Kochiadakis, Maria Marketou, Sophia Koukouraki, Fragiskos Parthenakis, Gregory Chlouverakis, Nikolaos Karkavitsas and Panos Vardas. Cardiac autonomic disturbances in patients with vasovagal syndrome: comparison between iodine-123-metaiodobenzylguanidine myocardial scintigraphy and heart rate variability. Europace (2012) 14, 1352-1358.
- M. Brignole, C. Menozzi, A. Del Rosso, S. Costa, G. Gaggioli, N. Bottoni, P. Bartoli and R. Sutton. New classification of haemodynamics of vasovagal syncope: beyond the VASIS classification. Europace (2000) 2, 66-76.